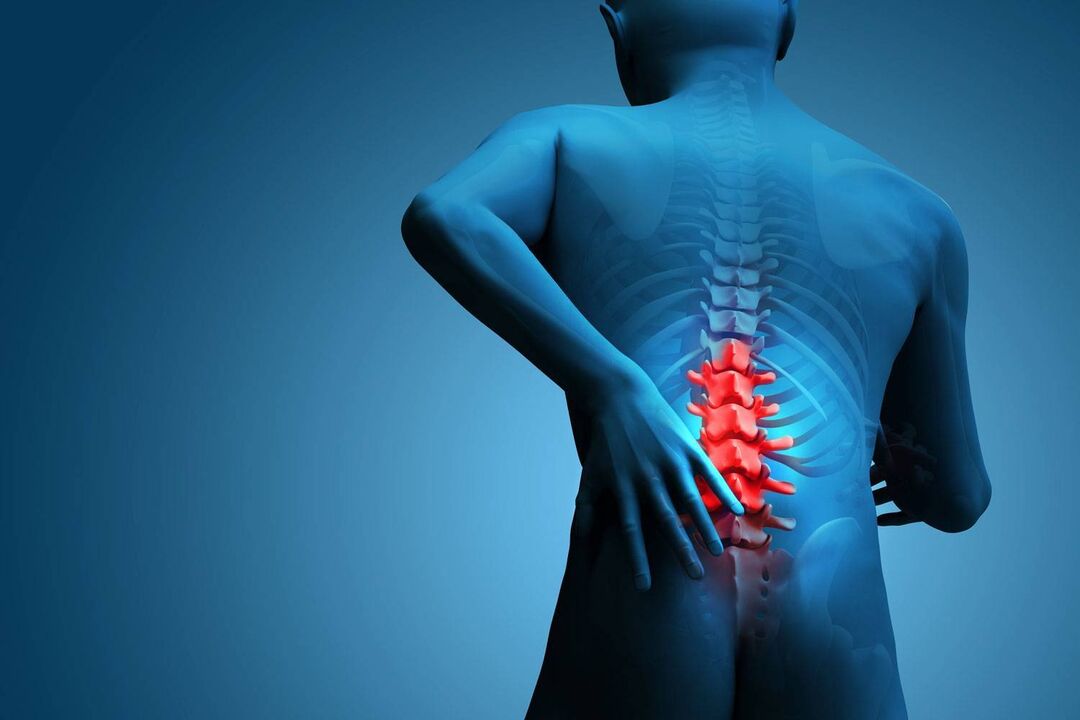
Osteocondroza în regiunea lombară apare din cauza deformării și distrugerii țesutului cartilaginos al discurilor intervertebrale. Fără material cartilaj, vertebrele își pierd elasticitatea și devin deplasate, provocând durere. Potrivit OMS, boala afectează în principal persoanele cu vârsta peste 30 de ani. Femeile se îmbolnăvesc de trei ori mai des, ceea ce este, de asemenea, asociat cu schimbările legate de vârstă și cu o scădere a nivelului de calciu din organism.
Osteocondroza spatelui inferior
Dintre toate bolile sistemului nervos periferic, osteocondroza coloanei vertebrale reprezintă 80%, dintre care 60-80% afectează regiunea lombară, constând din 5 vertebre. La 40% dintre oameni, primele semne ale bolii apar la vârsta de 30-35 de ani. La bătrânețe, osteocondroza coloanei vertebrale este diagnosticată la 90% dintre oameni. Senzațiile dureroase sunt experimentate de 7 din 10 persoane, exacerbarea poate dura de la 6 la 16 luni.
Etape de dezvoltare
- 1 – apariția unor tulburări degenerative, care afectează terminațiile nervoase și perturbă aportul de sânge. Procesul inflamator provoacă durere care iradiază către picioare. Pacientul prezintă furnicături ocazionale în spate și fese. Apare după efort fizic intens.
- 2 – învelișul extern al discului intervertebral (inelul fibros) este distrus. Distanța dintre vertebre este redusă, terminațiile nervoase sunt comprimate, ceea ce provoacă durere severă, acută. Simptomele sunt deosebit de pronunțate în timpul mersului.
- 3 – din cauza mobilității excesive a vertebrelor, fibrele musculare și terminațiile nervoase sunt comprimate. Apar spasme, amorțeli, dureri de arsură, hernii - deplasarea discului intervertebral în măduva spinării.
- 4 – creșterea exostozelor patologice pe structura osoasă. Coloana vertebrală literalmente „se transformă în piatră". Artroza progresivă și lipsa tratamentului imobilizează pacientul.
Motive pentru dezvoltare
Boala se dezvoltă lent, sub confluența unui număr de circumstanțe, adică dezvoltarea bolii depinde nu de influența unuia, ci a mai multor factori:
- Stil de viață sedentar (inactivitate fizică), muncă sedentară, nivel scăzut de activitate fizică. La prima vedere, nu sunt periculoase. Cu toate acestea, cu expunerea prelungită, tonusul muscular, așa-numitul „corset muscular", este slăbit. Susține coloana vertebrală și organele interne. Astfel, inactivitatea fizică provoacă perturbarea funcționării unui număr de sisteme - circulația sângelui, respirația, digestia.
- Supraponderal. Cu un IMC (indicele de masă corporală Quetelet) peste 25 kg/m2, excesul de greutate creează un stres suplimentar asupra corpului: pune presiune asupra coloanei vertebrale, suprasolicita articulațiile și afectează alimentarea cu sânge.
- Procese patologice endocrine. Dezechilibrul hormonal, tulburările de funcționare a glandelor suprarenale și a glandei tiroide „încetinesc" metabolismul organismului. Schimbările hormonale frecvente „elimină" calciul din țesutul osos, făcându-l slab și fragil.
- Dieta dezechilibrata. Fast-food-ul popular și accesibil satisface pe deplin nevoile energetice ale organismului, în timp ce din punctul de vedere al saturării organismului cu vitaminele și microelementele necesare, este absolut inutil.
- Patologii și predispoziție genetică la boli ale sistemului musculo-scheletic.
- Modificări degenerative legate de vârstă. Sub influența timpului, apare uzura naturală a sistemului de susținere.
La bărbații a căror profesie implică o activitate fizică semnificativă, osteocondroza lombară apare de multe ori mai des.
Simptomele osteocondrozei lombare
Durerea este principalul marker al debutului bolii și al localizării acesteia. Pe baza naturii apariției, frecvenței și duratei, se poate face un diagnostic preliminar. Cel mai adesea, pacienții cu osteocondroză lombară experimentează dureri dureroase care iradiază către picior, zona inghinală și coccis. În poziție orizontală, disconfortul dispare.
Nervii spinali se extind de la trunchiul coloanei vertebrale la diferite părți ale corpului. Fiecare nerv este responsabil pentru o anumită zonă. Aceasta se numește „inervație segmentară". Din acest motiv, nervul afectat „răspunde" într-o anumită zonă: așa se manifestă „sindromul radicular".
Harta nervilor spinali vă permite să identificați durerea cu o zonă specifică a coloanei vertebrale: C1-C8 - 8 cervicale, T1-T12 - 12 toracice, L1-L5 - 5 lombare, S1-S5 - 5 sacrale, C0 - 2 coccigiană. Semne de osteocondroză în funcție de inervația segmentară:
- L3-L4 – reflexul genunchiului slab, amorțeală parțială, pierderea episodică a senzației sunt observate de-a lungul suprafeței anterioare a coapsei;
- L4-L5 – slăbiciune musculară, pacientul nu poate fixa corpul stând pe călcâie, durerea și tulburările senzoriale se răspândesc în zona de la partea inferioară a spatelui până la fese, precum și de-a lungul întregii suprafețe laterale a coapsei (de la de sus pana jos).
- L5–S1 – tremor în mușchiul gambei, incapacitatea de a sta pe degete de la picioare, durere în partea din spate a coapsei.
În cazuri rare, arterele radiculare sunt, de asemenea, implicate în procesul distructiv, provocând un accident vascular cerebral - o patologie periculoasă în care pacientul suferă de pareză și paralizie și disfuncție a organelor pelvine.
Simptome reflexe de durere
- Lumbago sau lumbago (în acest caz nu sciatică! ) – durere acută. Orice mișcare incomodă, chiar și strănutul și tusea, provoacă un spasm. Pacientul își schimbă spontan poziția corpului, mutându-l în lateral. O încercare de a lua o poziție verticală provoacă un nou lombago.
- Lumbodynia este o durere surdă și dureroasă care apare pe o parte. Perioadele de remisiune sunt urmate de exacerbare, care se dezvoltă treptat într-o durere severă.
- Lomboischialgie - apar senzații dureroase la nivelul piciorului.
Semnele secundare ale bolii nu sunt atât de tipice și pot fi ușor confundate cu simptomele unei alte probleme: transpirație afectată (hipohidroză), paloarea pielii din zona afectată din cauza circulației slabe a sângelui, uscăciune severă și descuamare.
Diagnosticare
În stadiul inițial, se colectează un istoric medical complet al pacientului. Imaginea de ansamblu ar trebui completată de concluziile unui chirurg, ortoped, neurolog și reumatolog. Specialiștii supun pacientul unei examinări vizuale pentru a evalua modificările de postură, tonusul muscular și sensibilitatea pielii.
Radiografia este efectuată pentru diagnosticul primar al osteocondrozei lombare de gradul I; este utilizată pentru a examina starea discurilor intervertebrale, patologiile măduvei spinării și, de asemenea, pentru a evalua starea generală a coloanei vertebrale. Cu toate acestea, acest tip de diagnostic nu oferă informații complete despre țesuturile afectate.
Tomografia computerizată (CT) este o examinare extrem de sensibilă care utilizează un fascicul de raze ionizante. Scanarea CT înregistrează gradul de deformare a discului, procesele inflamatorii în membrana măduvei spinării și terminațiile nervoase într-o imagine strat cu strat.
Imagistica prin rezonanță magnetică (IRM) arată informativ starea generală a masei musculare, a vaselor de sânge și a ligamentelor. Detectează tumorile și procesele inflamatorii.
Mielografia este una dintre modalitățile de a evalua vizual starea măduvei spinării și a rădăcinilor nervoase prin injectarea unui agent de contrast folosind un ac în cavitatea dintre pia mater și arahnoidul spinal, umplută cu lichid cefalorahidian. Similar cu CT, MTP și cu raze X, procedura se efectuează în timp real.
Examenul neurologic al sensibilității și reflexelor pentru patologii este un complex de studii care include o metodă de screening pentru studierea simetriei membrelor, testarea sensibilității la vibrații și evaluarea reflexelor Babinsky, Chaddock și Oppenheiman.
Tratamentul osteocondrozei lombare
Eficacitatea tratamentului conservator se realizează printr-o combinație de medicamente din diferite grupuri, masaj și terapie manuală. Cu toate acestea, în stadiul 3, osteocondroza lombară nu mai poate fi vindecată prin metode conservatoare; este necesară intervenția chirurgicală. Una dintre metodele chirurgicale pentru osteocondroză este microdiscectomia. Aceasta este o operație neurochirurgicală pentru a îndepărta o hernie fără a deteriora structurile nervoase. Se efectuează sub anestezie generală. Pacientul poate merge deja în a 3-a zi.
Terapie medicamentoasă (pentru etapele 1-2)
- Analgezice pentru calmarea durerii: locale (unguente, geluri), orale (tablete, suspensii), intramusculare (soluții injectabile).
- Medicamente antiinflamatoare nesteroidiene pentru a preveni dezvoltarea procesului inflamator. Reduce temperatura, elimină umflarea. Cel mai adesea se folosesc geluri și tablete, în cazuri mai grave (inflamația nervului sciatic) - injecții. Prima curs - 7-14 zile.
- Relaxante musculare. Se prescrie în perioada acută pentru spasme musculare, precum și în perioada de remisiune pentru a consolida efectul.
- Condroprotectoare. Blochează procesele distructive în discurile intervertebrale, promovează regenerarea, îmbunătățește metabolismul în țesuturile cartilajului.
- Medicamente vasculare. Ajută la normalizarea alimentării cu sânge a sistemului musculo-scheletic.
- Complexe de vitamine din grupa B. Îmbunătățește conducerea nervoasă.
- Diuretice. Reduce umflarea.
Ca ajutor de urgență în momentul exacerbării, se folosesc injecții puternice - blocaj paravertebral, care provoacă pierderea temporară a sensibilității.
De asemenea, se recomandă să urmați de două ori pe an un curs de terapie manuală, care ameliorează tensiunea musculară și spasmele, restabilește circulația sângelui, îmbunătățește circulația limfei și crește mobilitatea sistemului musculo-scheletic.
Prevenirea
- Stilul de viață activ combinat cu activitate fizică moderată;
- Alegerea pantofilor comozi sau, dacă este indicat, ortopedici;
- Alimentație bună;
- Controlul greutății corporale;
- Dormi doar pe saltea și pernă ortopedică;
- Mobilier de birou doar cu spate plat;
- Refuzul sarcinilor grele pe spate și coloana vertebrală. Când transportați obiecte grele, sarcina trebuie distribuită uniform în ambele mâini.

















